Схема истории болезни по ортопедической стоматологии. История болезни по стоматологии
Зав. кафедрой ортопедической стоматологии ДонГМУ им. М горького проф. Клемину В.А. преп. Макеев Г.А.
ИСТОРИЯ БОЛЕЗНИ
пациентки : xxx диагноз: полное отсутствие зубов на верхней и нижней челюсти вследствие осложненного кариеса, атрофия альвеолярного отростка верхней челюсти – Оксман II тип,н/ч по Келлеру III тип. Атрофия слизистой по Суппле верхней челюсти II тип,н/ч – III тип, нарушение жевания, эстетики речи. студентка 5 группы, 5 курса Орлова Н.А.Паспортная часть
ФИО: Профессия: пенсионер Адрес: Донецк-92, ул. Нижняя Курганская дом. 15 кв. 157 Диагноз: патоморфологический: полное отсутствие зубов на верхней челюсти этиологический: вследствие осложненного кариеса функциональный: атрофия альвеолярного отростка в/ч Оксман II тип, атрофия по Суппле в/ч II тип. эстетический: нарушение функции жевания, эстетики, речиЖАЛОБЫ
На плохую фиксацию протеза на верхней челюсти, нарушение функций жевания, речи, эстетический недостаток.АНАМНЕЗ
Зубы утрачены вследствие осложненного кариеса 10 лет назад, изготовлены полные съемные пластиночные протезы на верхнюю и частично съемный протез на нижнюю челюсть, отвечающие всем требованиям. Фиксация ухудшилась полгода назад. Аллергологический анамнез не отягощен. Тифы, малярия, туберкулез, болезнь Боткина, вен. заболевания отрицает.ОБЪЕКТИВНО
Лицо симметрично, кожные покровы - обычной окраски, температуры, влажности, без видимых патологических изменений. Высота нижней трети лица уменьшена, носогубные и подбородочная складки резко выражены, углы рта и кончик носа опущены, верхняя губа западает, подбородок выдвинут кпереди. Речь шепелявая, маловнятная. Рот открывает в полном объеме, преддверие полости рта средней глубины, слизистая оболочка преддверия и собственно полости рта, твердого и мягкого неба, языка и небных дужек без видимых патологических изменений, бледно-розового цвета. Уздечка верхней губы расположена от вершины альвеолярного отростка в виде тяжа до 5 мм. Но боковой поверхности верхней челюсти – 3 щечных тяжа, крыло-челюстная складка выражена. Граница между твердым и мягким небом (линия А) шириной 3-4 мм, расположена на уровне верхнечелюстных бугров. В передней трети твердого неба – 3-4 поперечных складки, резцовый сосочек умеренно выражен, торус выражен слабо. Атрофия альвеолярного отростка верхней челюсти и верхнечелюстных бугров средне выражена, небный свод слегка уплощен, среднее расположение переходной складки и точек прикрепления уздечек и щечных тяжей (ближе к вершине альвеолярного отростка) – второй тип по Шредеру, второй тип по Оксману. Слизистая оболочка, покрывающая верхнюю челюсть неподвижна, атрофирована, покрывает альвеолярный отросток и небо тонким, натянутым слоем. Места прикрепления естественных складок расположены ближе к вершине альвеолярного отростка (второй класс по Суппле). Язык гипертрофирован, подъязычные железы расположены ближе к вершине альвеолярного гребня. Уздечка языка в виде мощного фиброзного тяжа шириной около 6 мм, вплетается в гребень альвеолярного отростка. Позадимолярный бугор в ретромолярной области мягкий, податливый. Внутренняя косая линия сглажена, экзостозов нет.КЛИНИЧЕСКИЙ ДИАГНОЗ
На основании жалоб больного и клинического обследования пациентки выставлен диагноз: полное отсутствие зубов на верхней челюсти вследствие осложненного кариеса. Атрофия альвеолярного отростка верхней челюсти Оксман II тип, слизистая по Суппле верхней челюсти II тип, нарушение функции жевания, речи, эстетический недостаток.ЗАДАЧИ ПРОТЕЗИРОВАНИЯ
- Восстановить зубной ряд на верхней челюсти путем изготовления полных съемных пластиночных протезов на верхнюю челюсть.
Восстановить окклюзионную высоту.
Восстановить функцию жевания, речи, эстетику.
ВЫБОР КОНСТРУКЦИЙ ПРОТЕЗОВ НА ВЕРХНЮЮ ЧЕЛЮСТЬ.
После предварительного обследования и постановки диагноза данному больному показано изготовление полных съемных пластиночных протезов на верхнюю челюсть. Полноценная фиксация – основная задача в изготовлении протеза. Существует два основных понятия – фиксация и стабилизация. Фиксация – это укрепление протеза на челюсти в статике. Стабилизация - это укрепление протеза на челюсти во время функции. Предложено много методов фиксации протезов на беззубых челюстях. В их основе лежат различные принципы: механический, биомеханический, физический, биофизический. Рассмотрим эти методы. В основе механического (наиболее старого метода) лежит механическая сила пружины (Фошар, XVIII век) установленная в изогнутом виде в области моляров, утяжеление либо нижнего протеза путем введения в его базис металлов с большим удельным весом (Вайн). К механическим видам фиксации следует отнести крепление протеза с помощью штифтов, поднадкостничных имплантантов, кламмеров на искусственно вживленные зубы и т. д. Однако вследствие недостаточной эффективности и ряда отрицательных свойств они не находят широкого применения. Биомеханические методы в отличие от механических для своего применения требуют определенных анатомичеческих условий. При этом в первую очередь учитывают анатомическую ретенцию. Анатомическая ретенция создается естественными морофологическими образованиями на челюстях, которые своей формой или положением могут ограничивать свободу движений протеза во время функции. У данного больного атрофия альвеолярного отростка и верхнечелюстных бугров средне выражена, небный свод слегка уплощен, что еще препятствует горизонтальному сдвигу протеза на верхней челюсти. Средняя степень атрофии верхнечелюстных бугров еще ограничивает скольжение протеза вперед. При биомеханическом способе фиксации протеза рекомендовалось применение десневых кламмеров либо пелотов, но данный метод себя не оправдал. Физические методы используются давно. Фиксация протеза основана на разности атмосферного давления. На протезе создается специальная камера и после введения протеза в рот и прижатие к небу податливая слизистая оболочка частично заполняет камеру, вытесняя из нее воздух – образуется разность давления (разреженное пространство в камере). Слизистая оболочка по краю камеры образуется как бы замыкающий клапан, мешая поступлению в нее новых порций воздуха и обеспечивая тем самым вакуум. Наиболее приемлемый способ фиксации – биофизический, так как используются физические законы и анатомические особенности протезного ложа. Из физических методов используется разреженное пространство, создаваемое под всем базисом протеза, краевой замыкающий клапан располагается на границе протезного ложа, где подвижная слизистая оболочка соприкасается с краем протеза и препятствует проникновению под него новых порций воздуха. Краевой замыкающий клапан возникает при условии расположения края протеза в нейтральной зоне (граница перехода неподвижной слизистой в подвижную). Это становится возможным благодаря тому, что ткани переходной складки обладают значительной подвижностью во время функции. При смещении протеза со своего ложа натянутая слизистая оболочка следует за его краем и краевой клапан не нарушается. Во время жевания протез под действием пищи смещается, объем воздуха при сохраненном клапане между базисом и слизистой оболочкой остается постоянным и сохраняется разреженное пространство, за счет которого фиксируется протез. Итак, фиксация протезов на верхнюю челюсть у данной больной будет осуществляться при помощи анатомической ретенции, адгезивности и создания краевого замыкающего клапана.КЛИНИЧЕСКИЕ И ЛАБОРАТОРНЫЕ ЭТАПЫ ИЗГОТОВЛЕНИЯ ПОЛНЫХ СЪЕМНЫХ ПЛАСТИНОЧНЫХ ПРОТЕЗОВ НА ВЕРХНЮЮ ЧЕЛЮСТЬ.
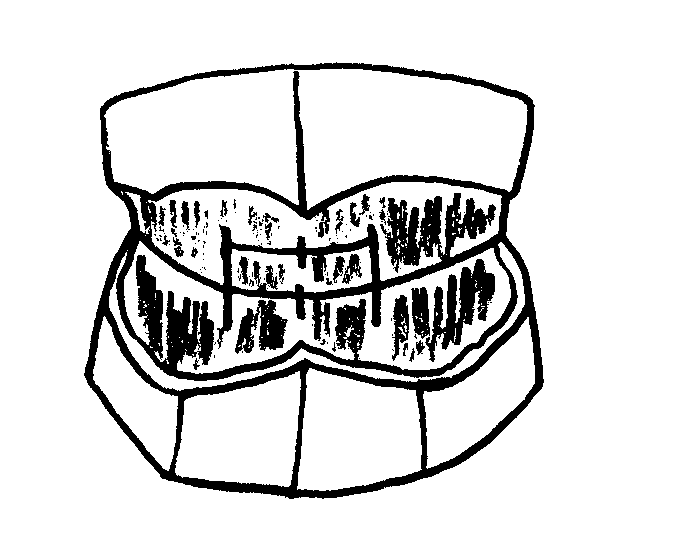
1.СНЯТИЕ ОТТИСКА После обследования больного приступаем к снятию полного анатомического слепка. Этот этап состоит из: а) подбора стандартной ложки; б) выбора слепочного материала и приготовления слепочной массы; в) наложение ее на ложку; г) установки ложки со слепочным материалом; д) оформления краев слепка; е) выведения слепка из полости рта; ж) оценка слепка. Для получения полного анатомического слепка подбираем стандартную металлическую ложку по номеру, соответсвующему величине челюсти. Верхняя челюсть – № 8. Из слепочных материалов применяем «Стомальгин». Ложку со слепочным материалом устанавливаем на челюсти по центру альвеолярного отростка, прижимая на верхней челюсти ложку вначале в боковых участках, а затем во фронтальных, для избежания аспирации слепочного материала. После затвердевания слепочной массы ложку с материалом осторожно выводим из полости рта и производим оценку слепка, обращая внимание на то, как проснялось пространство за буграми верхней челюсти, хорошо ли отпечатались небные поперечные складки и рельеф переходной складки, четко ли отобразились уздечки, нет ли пор и размытых слюной участков. 2. ОТЛИВКА МОДЕЛЕЙ ВЕРХНЕЙ ЧЕЛЮСТИ. После оценки слепков, приступаем к отливке моделей челюстей. Гипс для получения рабочей модели замешиваем без добавления соли, более жидким. Хорошо размешав гипс, накладываем небольшую порцию на выступаюшую часть (отпечаток свода неба, переходной складки с язычной стороны). Легким постукиванием слепка о край резиновой чашки, обеспечиваем его хорошее затекание в углубленные места и предотвращаем образование в них пор. Затем добавляем новые порции гипса, заполнив с излишком весь слепок. Накладываем горкой оставшийся гипс на стеклянную плитку, переворачиваем ложку и прижимаем ее к столу так, чтобы поверхность ложки была параллельна поверхности стекла. После затвердевания гипса освобождаем модель от слепка, аккуратно обрезаем по краям, не нарушая целостности переходной складки и оцениваем ее (наличие воздушных пор, посторонних включений, повреждений поверхностей шпателем, недостаточную толщину модели, отлом в области альвеолярного отростка или в другом месте). 3. НАНЕСЕНИЕ ГРАНИЦ ИНДИВИДУАЛЬНОЙ ЛОЖКИ. На модели химическим карандашом очерчиваем границы будущей ложки. На верхней челюсти границы ложки охватывают бугры верхней челюсти, проходя вестибулярно, немного ниже самой высокой точки переходной складки, обходя щечные и губные тяжи слизистой оболочки. В месте перехода твердого неба в мягкое граница проходит на 2 мм позади небных слепых отверстий. 4. ИЗГТОВЛЕНИЕ ИНДИВИДУАЛЬНОЙ ЛОЖКИ. Для лучшей фиксации протезов на челюстях, создания краевого замыкающего клапана, необходимо получить оттиск тканей протезного ложа и его границ во время функции в непрерывном контакте со слизистой оболочкой клапанной зоны, что возможно лишь при помощи снятия функционального оттиска индивидуальной ложкой. Индивидуальную ложку изготавливаем из быстротвердеющей пластмассы "Протакрил". Полученную модель челюсти смазываем "Изоколом", разогреваем восковые пластинки, обжимаем на моделях, излишки воска обрезаем по очерченным границам, то есть формируем восковые модели ложек. Их поверхности посыпаем тальком. Затем берем стандартные ложки большего размера, заполныем разогретым "Стенсом" и накладываем на модели, после охлаждения "Стенса" воск переходит в оттиск, и его удаляем. Далее замешиваем тесто из "Протакрила" и распределяем на моделях, накрываем оттиском из "Стенса" до окончания полимеризации пластмассы. Индивидуальная ложка готова после корректирования границ протеза при помощи дисков. 5. ИЗГОТОВЛЕНИЕ 0ККЛЮЗИОННЫ" ВАЛИКОВ НА ИНДИВИДУАЛЬНОЙ ЛОЖКЕ ВЕРХНЕЙ ЧЕЛЮСТИ . Для определения центральной окклюзии на восковые базисы протеза верхней челюсти накладываем восковые валики. Их располагаем по центру гребня альвеолярного отростка. Окклюзионные валики изготавливаем из пластинки воска, разогретого на пламени горелки и скатанного в компактные валики прямоугольной формы. Валик изгибаем по альвеолярному отростку, затем основание валика разогреваем и накладываем на область альвеолярного отростка базиса, пальцами прижимая воск к наружной и внутренней поверхностям альвеолярного отростка. Валик склеиваем расплавленным воском с пластмассовым базисом. Для придания поверхности валика ровной горизонтальной плоскости корректируем его поверхность на разогретой "наклонной плоскости". Все поверхности валика должны иметь гладкий, ровный рельеф. Высота валиков в области передних зубов 1,5 см, а в области последних моляров - 0,5-0,8 см, ширина – 1 см. На верхней челюсти валики заканчиваются у переднего края альвеолярных бугров, при этом концы валиков имеют скос в дистальную сторону. 6. ПРИПАСОВКА ИНДИВИДУАЛЬНОЙ ЛОЖКИ НА ВЕРХНЮЮ ЧЕЛЮСТЬ. Перед снятием оттиска необходимо провести припасовку индивидуальных ложек в полости рта больного при помощи проб Гербста. Для верхней челюсти:- Широкое открывание рта – при сбрасывании ложки укорачиваем ее по задне-наружному краю (2).
Засасывание щек - в области щечных складок (3).
Вытягивание губ – в переднем отделе (4).
Рвотный рефлекс – в области линии А (1).
 5. Определение высоты нижнего отдела лица. Наилучший эстетический и функциональный эффект протезирования достигается при оптимальном установлении высоты нижней трети лица. В настоящее время говорят о двух методах определения межальвеолярной высоты: атропометрический и анатомо- физиологический. Антропометрический метод основан на данных о пропорциональности отдельных частей лица. Нахождение подобных точек сопровождается сложными математическими вычислениями либо использованием специального циркуля Герингера. Лучший результат получают анатомо- физиологическим методом, поэтому используем его. Чтобы восстановить ннормальную конфигурацию лица, нарушенную утратой фиксированной межальвеолярной высоты и создать эстетический оптимум нужно иметь в виду, что голова пациента должна находиться строго вертикально, сам больной - в спокойном состоянии, губы лежат спокойно, без напряжения, касаясь друг друга на всем протяжении, углы рта при этом слегка приподняты, носогубные складки ясно выражены. В покое у большинства людей нижняя челюсть слегка опущена и между зубными рядами появляется просвет около 5 мм. Челюсть в этом положении удерживается антигравитационным рефлексом (физиологический покой мышц жевательного аппарата). Понятие о покое нижней челюсти и анатомические ориентиры положены в основу анатомо- функционаотного метода определения центрального соотношения челюстей. Техника определения: после непродолжительного разговора с больным (по окончании его нижняя челюсть устанавливается в положении покоя, а губы смыкаются свободно), наносим две точки на кожу у основания перегородки носа и подбородке и измеряем расстояние между ними. Затем в рот вводим шаблоны с прикусными валиками и просим пациента сомкнуть их, при этом расстояние между намеченными точками (окклюзионная высота) должна быть меньше высоты покоя на 2-3 мм. Корректируем данную высоту удалением слоя воска на нижнем прикусном валике. Далее обращаем внимание на ткани вокруг ротовой щели: должны восстановиться нормальные контуры нижней трети лица.
6. Разговорная проба. После определения межальвеолярной высоты просим пациента произнести несколько букв или слогов, при этом следя за
степенью размягчения прикусных валиков (оптимальное разобщение – 5-6 мм).
7. Определение центральной окклюзии. Существует ряд методов для установления нижней челюсти в положении центральной окклюзии. Для правильного ее определния необходимо комбинировать эти методы. Сначала на верхнем – наносим воск с избытком в этой же области. Затем индивидуальные ложки с прикусными валиками вводим в рот и определяем центральную окклюзию. При комбинированном методе установления нижней челюсти в центральной окклюзии голову пациента запрокидываем несколько назад, затем указательные пальцы кладем на окклюзионную поверхность нижнего валика в области моляров, после этого просим больного поднять кончик языка, коснуться им задних отделов твердого неба и одновременно сделать глотательное движение. Когда больной закрывает рот указательные пальцы выводим, при этом надавливая большими пальцами на подбородок. Нижняя челюсть устанавливается в центральной окклюзии.
8. После установления челюстей в положении центральной окклюзии на валики наносим ориентировочные линии: среднюю линию (она будет проходить между центральными резцами и является продолжением средней линии лица), линию клыков (соответствует углам рта) и линию шеек верхних передних зубов (линия улыбки).
9. Соединенные вместе шаблоны выводим изо рта и охлаждаем. Затем их разъединяем, бороздки и соответствующие им выступы воска на окклюзионной поверхности противоположного валика позволяет соединить их в положении центральной окклюзии. Далее приступаем к получению комбинированного оттиска под жевательным давлением.
8. ПОЛУЧЕНИЕ ФУНКЦИОНАЛЬНОГО ОТТИСКА.
Функциональный оттиск – это слепок, отображающий состояние тканей протезного ложа во время функции, который получают с помощью индивидуальной ложки и края которого формируют при помощи специальных функциональных проб. Формирование края функционального оттиска возможно тремя способами: при помощи пассивных движений, функциональных проб и собственно функциональных движений (жевательные, речевые, глотательные). Наиболее рациональны – функциональные пробы, представляющие собой двигательные комплексы, предусматривающие движения губ, языка, глотание, открывание рта. При этом учтены наиболее часто совершаемые движения и в тех участках, которые имеют наибольшее значение для фиксации протеза. Ценность функциональных проб в том, что они позволяют создать краевой замыкающий клапан. Но их недостатки в том, что они стандартизированы, а амплитуда колебаний различных подвижных тканей на границе с протезом индивидуально различна. В связи с отсутствием более приемлемого метода формирования края оттиска, пользуемся данным методом. Различают разгружающие и компрессионные оттиски. Разгружающий оттиск применяем для верхней челюсти (при минимальном давлении оттискной массы на ткани протезного ложа), компрессионный – для нижней челюсти, так как слизистая податлива. Этим обеспечиваем сжатие буферных зон. Податливость слизистой оболочки имеет большое практическое значение, от этого зависят результаты протезирования. Компрессионный оттиск снимают под непрерывным давлением, обеспечивающим сдавливание сосудов слизистой оболочки и их опорожнение. Непрерывность можно обеспечить усилием рук, но более удобно снимать оттиск под жевательным давлением, как и делаем в данном случае. После определения центральной окклюзии и нанесения ориентировочных линий извлекаем верхнюю ложку, тонким слоем кладем в нее оттискную массу, вводя ее в рот, прижимаем к челюсти и оформляем края оттиска, после чего просим больного закрыть рот, сжать челюсти до затвердевания оттискной массы. Не удаляя верхней ложки, тем же способом получаем оттиск с нижней челюсти, извлекаем изо рта, составляем по ориентировочным линиям в положении центральной окклюзии, по вышееописанной методике отливаем модели и загипсовываем их в окклюдатор для постановки зубов.
9.ВЫБОР ИСКУССТВЕННЫХ ЗУБОВ.
Полноценное восстановление внешнего вида лица возможно лишь при правильном выборе цвета, размера, величины и формы искусственных зубов. Наиболее важным в эстетическом отношении является выбор передних зубов. Существует три типа зубов в зависимости от формы лица. У нашего больного овальное лицо, и для этой фориы наиболее гармоничными являются зубы третьего типа.
10. ИЗГОТОВЛЕНИЕ ГИПСОВОЙ МОДЕЛИ ПО ФУНКЦИОНАЛЬНОМУ ОТТИСКУ.
После определения центральной окклюзии и снятия функционального оттиска отливаем модели верхней и нижней челюстей по вышеописанной методике.
11. ЗАГИПСОВКА ГИПСОВЫХ МОДЕЛЕЙ АРТИКУЛЯТОР (ОККЛЮДАТОР).
Главными ориентирами для загипсовки моделей в артикулятор (окклюдатор) является окклюзионная плоскость артикулятора и окклюзионная плоскость валика базиса верхней челюсти; средняя линия на окклюзионном валике базиса верхней челюсти; средняя линия модели верхней челюсти. Для установления местоположения моделей в артикуляторе на модель верхней челюсти наносим среднюю линию, затем скрепляем шнурком обе модели с базисами и окклюзионными валиками и прикрепляем к верхней раме артикулятора, плоскость которой параллельна плоскости окклюзионных валиков. Модели устанавливаем в пространстве артикулятора (кончик мезингера упирается в нижнюю точку средней линии). Определив место расположения моделей в артикуляторе, на стол наносим небольшую порцию жидкого гипса, погружаем в нее нижнюю раму артикулятора и устанавливаем на нее модели. Прикрепив модели нижней челюсти к нижней раме артикулятора, наносим жидкий гипс на основание модели верхней челюсти и погружаем в нее верхнюю раму артикулятора. После затвердения гипса раскрываем артикулятор, удаляем индивидуальную ложку с восковыми базисами, разогреваем восковую пластинку в пламени горелки и обжимаем на моделях по ранее отмеченным границам базисов будущих протезов. Изготавливаем и припасовываем новые окклюзионные валики по прикусу.
12. ПОСТАНОВКА ИСКУССТВЕННЫХ ЗУВОВ.
Наиболее распространенным является способ постановки искусственных зубов по методу М.Е.Васильеву. Постановку зубов по стеклу начинаем с верхней челюсти. Для этого стекло приклеиваем к верхнему окклюзионному валику, затем срезаем часть прикусного валика нижней челюсти на 3 мм, приклеиваем тонкие столбики размягченного воска и смыкаем артикулятор до упора штифта меж альвеолярной высоты. Стеклянную пластинку приклеиваем расплавленным воском к прикусному валику нижней челюсти, отделяем от верхнего валика и приступаем к постановке зубов на верхней челюсти. Верхние резцы располагаем по средней линии, режущие края касаются стекла (2/3 их толщины лежит кнаружи от середины альвеолярного отростка), боковые резцы ставим с медиальным наклоном режущего края к центральному резцу и поворотом медиального угла кпереди (режущий край отстоит от стекла на 0,5 мм). Клык ставим с небольшим наклоном режущего края к средней линии (касается стекла). Первый моляр касается щечным бугром поверхности стекла, а небный отстоит на 1 мм, второй премоляр обоими буграми касается стекла. Первый моляр медиальным небным бугром касается стекла, медиальный щечный отстоит на 0,5 мм, дистальный небный – на 1 мм, дистальный щечный – на 1,5 мм. Второй моляр не касается поверхности стекла. После этого проводим пришлифовку их бугорков при боковых движениях. Прикрепляем зубы горячим воском друг к другу и базису.
13. ПРОВЕРКА ВОСКОВОЙ КОНСРУКЦИИ ЗУБНОГО ПРОТЕЗА В ПОЛОСТИ РТА.
Проверка конструкции состоит из осмотра модели, проверки постановки зубов в окклюдаторе и проверки воскового шаблона в полости рта.
14. ЗАМЕНА ВОСКА НА ПЛАСТМАССУ.
Следующий этап изготовления полных съемных протезов – замена воска на пластмассу – производится путем загипсовки в кювету восковой композиции протеза. Существует два способа загипсовки модей в кювету – прямой и обратный. Выбираем обратный способ. Отделив модель от окклюдатора или артикулятора, подготавливаем ее так, чтобы она свободно помещалась в основании кюветы, наружные борта должны быть чуть выше уровня зубов. Замешиваем гипс и заполняем им основание кюветы, затем берем модель и погружаем в центр основания кюветы до шеек зубов (гипсуется только модель, а десна, зубы и небная поверхность свободны от гипса). Для исключения прилипания нового слоя гипса к затвердевшему вследствие диффузии после затвердевания гипса кювету погружаем в холодную воду на несколько минут, затем накладываем верхнюю часть кюветы и заполняем гипсом небольшими порциями, слегка покачивая ее, закрываем крышкой и подвергаем прессованию. После затвердения гипса раскрываем кювету и получаем две части: в основании – восковой базис и зубы, а в верхней части остается модель. Затем выплавляем воск. После этого наносим тонкий слой изокола на поверхность модели для исключения прилипания
пластмассы к модели. Заготавливаем тестообразную пластмассу, зубы обезжириваем мономером, берем нужное количесво пластассового теста и формуем в кювету. Кюветы закрываем и ставим под пресс на 5 минут, предварительно удалив излишки пластмассы, после чего кюветы помещаем в бюгель и закрепляем в нем. Пластмассу полимеризуем. После полимеризации и полного охлаждения освобождаем от бюгеля кювету и освобождаем конструкцию протеза от гипса. Промываем в холодной воде и приступаем к отделке специальными инструментами, стараясь не нарушить архитектонику и границы протезов. Далее переходим к полированию жесткой, затем мягкой щеткой с мелом до получения зеркального блеска.
15. НАЛОЖЕНИЕ ПРОТЕЗА.
До введения протезов в полость рта осматриваем их для выявления острых краев, выступов, шероховатостей, после чего протезы моем водой и вводим в полость рта. Проверяем плотность смыкания зубных рядов. Для этого укладывем копировальную бумагу между зубными рядами и предлагаем больному имитировать жевательные движения, при этом черные точки на буграх зубов сошлифовываем, создавал площадки. Фиксацию протеза на верхней челюсти проверяем, пятаясь снять его, обхватив большим и указательным пальцами в области 54 ! 45, а силу заднего клапана проверяем, надавливая на режущие края передних зубов вестибулярном направлении. На нижней челюсти устойчивость протеза определяем путем надавливания с одной и с другой стороны в области боковых зубов, а присасывание - попыткой снять, удерживая за режущие края передних зубов в передне-заднем направлении. На коррекцию протезов назначаем на следующий день и даем наставления: после каждого приема пищи протезы вынуть и промыть водой, а полость рта прополоскать; на ночь протезы снимать и чистить зубной щеткой с мылом; хранить в закрытом сосуде в охлажденной кипяченой воде с добавлением зубного эликсира.
18.09.2000 Явилась с целью коррекции протезов. Жалобы на болезненность при приеме пищи в области задней границы верхнего протеза. Лечение: коррекция протеза по дистальному краю протеза верхней челюсти.
5. Определение высоты нижнего отдела лица. Наилучший эстетический и функциональный эффект протезирования достигается при оптимальном установлении высоты нижней трети лица. В настоящее время говорят о двух методах определения межальвеолярной высоты: атропометрический и анатомо- физиологический. Антропометрический метод основан на данных о пропорциональности отдельных частей лица. Нахождение подобных точек сопровождается сложными математическими вычислениями либо использованием специального циркуля Герингера. Лучший результат получают анатомо- физиологическим методом, поэтому используем его. Чтобы восстановить ннормальную конфигурацию лица, нарушенную утратой фиксированной межальвеолярной высоты и создать эстетический оптимум нужно иметь в виду, что голова пациента должна находиться строго вертикально, сам больной - в спокойном состоянии, губы лежат спокойно, без напряжения, касаясь друг друга на всем протяжении, углы рта при этом слегка приподняты, носогубные складки ясно выражены. В покое у большинства людей нижняя челюсть слегка опущена и между зубными рядами появляется просвет около 5 мм. Челюсть в этом положении удерживается антигравитационным рефлексом (физиологический покой мышц жевательного аппарата). Понятие о покое нижней челюсти и анатомические ориентиры положены в основу анатомо- функционаотного метода определения центрального соотношения челюстей. Техника определения: после непродолжительного разговора с больным (по окончании его нижняя челюсть устанавливается в положении покоя, а губы смыкаются свободно), наносим две точки на кожу у основания перегородки носа и подбородке и измеряем расстояние между ними. Затем в рот вводим шаблоны с прикусными валиками и просим пациента сомкнуть их, при этом расстояние между намеченными точками (окклюзионная высота) должна быть меньше высоты покоя на 2-3 мм. Корректируем данную высоту удалением слоя воска на нижнем прикусном валике. Далее обращаем внимание на ткани вокруг ротовой щели: должны восстановиться нормальные контуры нижней трети лица.
6. Разговорная проба. После определения межальвеолярной высоты просим пациента произнести несколько букв или слогов, при этом следя за
степенью размягчения прикусных валиков (оптимальное разобщение – 5-6 мм).
7. Определение центральной окклюзии. Существует ряд методов для установления нижней челюсти в положении центральной окклюзии. Для правильного ее определния необходимо комбинировать эти методы. Сначала на верхнем – наносим воск с избытком в этой же области. Затем индивидуальные ложки с прикусными валиками вводим в рот и определяем центральную окклюзию. При комбинированном методе установления нижней челюсти в центральной окклюзии голову пациента запрокидываем несколько назад, затем указательные пальцы кладем на окклюзионную поверхность нижнего валика в области моляров, после этого просим больного поднять кончик языка, коснуться им задних отделов твердого неба и одновременно сделать глотательное движение. Когда больной закрывает рот указательные пальцы выводим, при этом надавливая большими пальцами на подбородок. Нижняя челюсть устанавливается в центральной окклюзии.
8. После установления челюстей в положении центральной окклюзии на валики наносим ориентировочные линии: среднюю линию (она будет проходить между центральными резцами и является продолжением средней линии лица), линию клыков (соответствует углам рта) и линию шеек верхних передних зубов (линия улыбки).
9. Соединенные вместе шаблоны выводим изо рта и охлаждаем. Затем их разъединяем, бороздки и соответствующие им выступы воска на окклюзионной поверхности противоположного валика позволяет соединить их в положении центральной окклюзии. Далее приступаем к получению комбинированного оттиска под жевательным давлением.
8. ПОЛУЧЕНИЕ ФУНКЦИОНАЛЬНОГО ОТТИСКА.
Функциональный оттиск – это слепок, отображающий состояние тканей протезного ложа во время функции, который получают с помощью индивидуальной ложки и края которого формируют при помощи специальных функциональных проб. Формирование края функционального оттиска возможно тремя способами: при помощи пассивных движений, функциональных проб и собственно функциональных движений (жевательные, речевые, глотательные). Наиболее рациональны – функциональные пробы, представляющие собой двигательные комплексы, предусматривающие движения губ, языка, глотание, открывание рта. При этом учтены наиболее часто совершаемые движения и в тех участках, которые имеют наибольшее значение для фиксации протеза. Ценность функциональных проб в том, что они позволяют создать краевой замыкающий клапан. Но их недостатки в том, что они стандартизированы, а амплитуда колебаний различных подвижных тканей на границе с протезом индивидуально различна. В связи с отсутствием более приемлемого метода формирования края оттиска, пользуемся данным методом. Различают разгружающие и компрессионные оттиски. Разгружающий оттиск применяем для верхней челюсти (при минимальном давлении оттискной массы на ткани протезного ложа), компрессионный – для нижней челюсти, так как слизистая податлива. Этим обеспечиваем сжатие буферных зон. Податливость слизистой оболочки имеет большое практическое значение, от этого зависят результаты протезирования. Компрессионный оттиск снимают под непрерывным давлением, обеспечивающим сдавливание сосудов слизистой оболочки и их опорожнение. Непрерывность можно обеспечить усилием рук, но более удобно снимать оттиск под жевательным давлением, как и делаем в данном случае. После определения центральной окклюзии и нанесения ориентировочных линий извлекаем верхнюю ложку, тонким слоем кладем в нее оттискную массу, вводя ее в рот, прижимаем к челюсти и оформляем края оттиска, после чего просим больного закрыть рот, сжать челюсти до затвердевания оттискной массы. Не удаляя верхней ложки, тем же способом получаем оттиск с нижней челюсти, извлекаем изо рта, составляем по ориентировочным линиям в положении центральной окклюзии, по вышееописанной методике отливаем модели и загипсовываем их в окклюдатор для постановки зубов.
9.ВЫБОР ИСКУССТВЕННЫХ ЗУБОВ.
Полноценное восстановление внешнего вида лица возможно лишь при правильном выборе цвета, размера, величины и формы искусственных зубов. Наиболее важным в эстетическом отношении является выбор передних зубов. Существует три типа зубов в зависимости от формы лица. У нашего больного овальное лицо, и для этой фориы наиболее гармоничными являются зубы третьего типа.
10. ИЗГОТОВЛЕНИЕ ГИПСОВОЙ МОДЕЛИ ПО ФУНКЦИОНАЛЬНОМУ ОТТИСКУ.
После определения центральной окклюзии и снятия функционального оттиска отливаем модели верхней и нижней челюстей по вышеописанной методике.
11. ЗАГИПСОВКА ГИПСОВЫХ МОДЕЛЕЙ АРТИКУЛЯТОР (ОККЛЮДАТОР).
Главными ориентирами для загипсовки моделей в артикулятор (окклюдатор) является окклюзионная плоскость артикулятора и окклюзионная плоскость валика базиса верхней челюсти; средняя линия на окклюзионном валике базиса верхней челюсти; средняя линия модели верхней челюсти. Для установления местоположения моделей в артикуляторе на модель верхней челюсти наносим среднюю линию, затем скрепляем шнурком обе модели с базисами и окклюзионными валиками и прикрепляем к верхней раме артикулятора, плоскость которой параллельна плоскости окклюзионных валиков. Модели устанавливаем в пространстве артикулятора (кончик мезингера упирается в нижнюю точку средней линии). Определив место расположения моделей в артикуляторе, на стол наносим небольшую порцию жидкого гипса, погружаем в нее нижнюю раму артикулятора и устанавливаем на нее модели. Прикрепив модели нижней челюсти к нижней раме артикулятора, наносим жидкий гипс на основание модели верхней челюсти и погружаем в нее верхнюю раму артикулятора. После затвердения гипса раскрываем артикулятор, удаляем индивидуальную ложку с восковыми базисами, разогреваем восковую пластинку в пламени горелки и обжимаем на моделях по ранее отмеченным границам базисов будущих протезов. Изготавливаем и припасовываем новые окклюзионные валики по прикусу.
12. ПОСТАНОВКА ИСКУССТВЕННЫХ ЗУВОВ.
Наиболее распространенным является способ постановки искусственных зубов по методу М.Е.Васильеву. Постановку зубов по стеклу начинаем с верхней челюсти. Для этого стекло приклеиваем к верхнему окклюзионному валику, затем срезаем часть прикусного валика нижней челюсти на 3 мм, приклеиваем тонкие столбики размягченного воска и смыкаем артикулятор до упора штифта меж альвеолярной высоты. Стеклянную пластинку приклеиваем расплавленным воском к прикусному валику нижней челюсти, отделяем от верхнего валика и приступаем к постановке зубов на верхней челюсти. Верхние резцы располагаем по средней линии, режущие края касаются стекла (2/3 их толщины лежит кнаружи от середины альвеолярного отростка), боковые резцы ставим с медиальным наклоном режущего края к центральному резцу и поворотом медиального угла кпереди (режущий край отстоит от стекла на 0,5 мм). Клык ставим с небольшим наклоном режущего края к средней линии (касается стекла). Первый моляр касается щечным бугром поверхности стекла, а небный отстоит на 1 мм, второй премоляр обоими буграми касается стекла. Первый моляр медиальным небным бугром касается стекла, медиальный щечный отстоит на 0,5 мм, дистальный небный – на 1 мм, дистальный щечный – на 1,5 мм. Второй моляр не касается поверхности стекла. После этого проводим пришлифовку их бугорков при боковых движениях. Прикрепляем зубы горячим воском друг к другу и базису.
13. ПРОВЕРКА ВОСКОВОЙ КОНСРУКЦИИ ЗУБНОГО ПРОТЕЗА В ПОЛОСТИ РТА.
Проверка конструкции состоит из осмотра модели, проверки постановки зубов в окклюдаторе и проверки воскового шаблона в полости рта.
14. ЗАМЕНА ВОСКА НА ПЛАСТМАССУ.
Следующий этап изготовления полных съемных протезов – замена воска на пластмассу – производится путем загипсовки в кювету восковой композиции протеза. Существует два способа загипсовки модей в кювету – прямой и обратный. Выбираем обратный способ. Отделив модель от окклюдатора или артикулятора, подготавливаем ее так, чтобы она свободно помещалась в основании кюветы, наружные борта должны быть чуть выше уровня зубов. Замешиваем гипс и заполняем им основание кюветы, затем берем модель и погружаем в центр основания кюветы до шеек зубов (гипсуется только модель, а десна, зубы и небная поверхность свободны от гипса). Для исключения прилипания нового слоя гипса к затвердевшему вследствие диффузии после затвердевания гипса кювету погружаем в холодную воду на несколько минут, затем накладываем верхнюю часть кюветы и заполняем гипсом небольшими порциями, слегка покачивая ее, закрываем крышкой и подвергаем прессованию. После затвердения гипса раскрываем кювету и получаем две части: в основании – восковой базис и зубы, а в верхней части остается модель. Затем выплавляем воск. После этого наносим тонкий слой изокола на поверхность модели для исключения прилипания
пластмассы к модели. Заготавливаем тестообразную пластмассу, зубы обезжириваем мономером, берем нужное количесво пластассового теста и формуем в кювету. Кюветы закрываем и ставим под пресс на 5 минут, предварительно удалив излишки пластмассы, после чего кюветы помещаем в бюгель и закрепляем в нем. Пластмассу полимеризуем. После полимеризации и полного охлаждения освобождаем от бюгеля кювету и освобождаем конструкцию протеза от гипса. Промываем в холодной воде и приступаем к отделке специальными инструментами, стараясь не нарушить архитектонику и границы протезов. Далее переходим к полированию жесткой, затем мягкой щеткой с мелом до получения зеркального блеска.
15. НАЛОЖЕНИЕ ПРОТЕЗА.
До введения протезов в полость рта осматриваем их для выявления острых краев, выступов, шероховатостей, после чего протезы моем водой и вводим в полость рта. Проверяем плотность смыкания зубных рядов. Для этого укладывем копировальную бумагу между зубными рядами и предлагаем больному имитировать жевательные движения, при этом черные точки на буграх зубов сошлифовываем, создавал площадки. Фиксацию протеза на верхней челюсти проверяем, пятаясь снять его, обхватив большим и указательным пальцами в области 54 ! 45, а силу заднего клапана проверяем, надавливая на режущие края передних зубов вестибулярном направлении. На нижней челюсти устойчивость протеза определяем путем надавливания с одной и с другой стороны в области боковых зубов, а присасывание - попыткой снять, удерживая за режущие края передних зубов в передне-заднем направлении. На коррекцию протезов назначаем на следующий день и даем наставления: после каждого приема пищи протезы вынуть и промыть водой, а полость рта прополоскать; на ночь протезы снимать и чистить зубной щеткой с мылом; хранить в закрытом сосуде в охлажденной кипяченой воде с добавлением зубного эликсира.
18.09.2000 Явилась с целью коррекции протезов. Жалобы на болезненность при приеме пищи в области задней границы верхнего протеза. Лечение: коррекция протеза по дистальному краю протеза верхней челюсти.
СПИСОК ИСПОЛЬЗУЕМОЙ ЛИТЕРАТУРЫ:
- В.Н. Копейкин, Л.М. Демнер «Зубопротезная техника», Москва, «Медицина», 1985 г.
Е.И. Гаврилов, И.М. Оксман «Ортопедическая стоматология», Москва, «медицина», 1978 г.
С.И. криштаб «Ортопедическая стоматология», Киев, «Вища школа», 1986г.
Е.И.Гаврилов, А.С.Щербаков «Ортопедическая стоматология», Москва, «Медицина», 1984 г.
В.И. Копейкин «Ортопедическая стоматология», Москва, «Медицина», 1988 г.
И.М. Оксман «Клинические основы протезирования при полном отсутствии зубов», Ленинград, «медицина», 1967 г.
Министерство здравоохранения и социального развития РФ
Саратовский государственный медицинский университет
Кафедра ортопедической стоматологии
История болезни
ФИО больного:
Диагноз: Отсутствие 34, 35, 36, 44, 45, 46 зубов, III класс по Кеннеди. Беззубая верхняя челюсть, II тип по Шредеру. Состояние слизистой оболочки верхней челюсти I класс по Суппли.
Куратор –
Саратов 2005
ОБЩИЕ СВЕДЕНИЯ
ФИО больного:
Возраст: 48 лет.
Образование: высшее.
Профессия: механик.
Семейное положение: женат.
Место жительства
Расспрос больного
Больной обратился в клинику ортопедической стоматологии 23 декабря 2005 года с жалобами на эстетический недостаток, изменение внешнего вида, нарушение функции жевания и речи.
ИСТОРИЯ ЖИЗНИ БОЛЬНОГО
Родился в 1958 году в городе Саратове, в полной семье, был единственным ребенком. С раннего детства рос и развивался нормально. По умственному и физическому развитию от своих сверстников не отставал. С 8 лет пошел в школу. После окончания средней школы и получения высшего технического образования пошел в армию, где прослужил 3 года. После армии устроился механиком на ТЭЦ-5. В 40 лет сменил место работы, устроился на завод «Базальт».
Профессиональные вредности: в течение 8 лет, что связано со сменой работы.
Перенесенные заболевания: в детстве переболел инфекционным паротитом, корью, часто болел ангинами. Служа в армии, перенёс холецистит, затем через 10, 15 и 25 лет перенёс повторно три острых приступа холецистита, лежал все три раза в больнице, оперативного лечения не проводилось. Кишечные инфекции отрицает. Гемотрансфузий не проводилось. Туберкулез, сифилис, и венерические заболевания отрицает. В 1997 перенес пневмонию.
Перенесенные заболевания: в детстве переболел инфекционным паротитом, корью, часто болел ангинами. Служа в армии перенёс холецистит, затем через 10, 15 и 25 лет перенёс повторно три острых приступа холецистита, лежал все три раза в больнице, оперативного лечения не проводилось. Кишечные инфекции отрицает. Гемотрансфузий не проводилось. Туберкулез, сифилис, и венерические заболевания отрицает. В 1997 перенес пневмонию.
Привычные интоксикации: курил с 19 до 42 лет по одной пачке сигарет в день, в настоящее время не курит. Алкоголем не злоупотребляет.
Аллергологический анамнез: непереносимость лекарственных средств, бытовых веществ и пищевых продуктов не отмечает.
Семейный анамнез: женат с 1977 года, имеет двух сыновей.
Наследственность не отягощена.
ИСТОРИЯ НАСТОЯЩЕГО ЗАБОЛЕВАНИЯ
Причиной полной утраты зубов на верхней челюсти и дефектов зубного ряда нижней челюсти является кариес и его осложнения. Удаление зубов производилось в период жизни с 42 до 48 лет. Прогрессирование кариозного процесса связано с получаемыми профессиональными вредностями на новом рабочем месте больного. Больной лечился в районной стоматологической поликлинике. Последнее удаление зубов по поводу осложненного кариеса проводилось 3 месяца назад. Ранее какие-либо ортопедические протезы и аппараты не применялись.
Объективные исследования
Состояние больного удовлетворительное. Сознание сохранено. Температура тела нормальная. Рост 170 см, вес 73 кг, конституциональный тип - гиперстенический. Положение активное. Подкожная клетчатка выражена умеренно. Отеков нет. Лимфатические узлы не пальпируются.
ВНЕШНИЙ ОСМОТР ЛИЦА
Выражение лица спокойное. Конфигурация лица не изменена. Кожа нормальной окраски, шелушения, сухости, припухлостей нет, эластичность нормальная, сухости, сыпи, расчесов, кровоизлияний не выявлено
Высота нижней трети лица уменьшена. Носогубная и подбородочная складки углублены. Углы рта опущены, верхняя губа западает. Подбородок выступает. Асимметрии лица нет.
Открывание рта свободное. Движения нижней челюсти плавные, отклонения в стороны нет
Регионарные лимфатические узлы не пальпируются.
ИССЛЕДОВАНИЕ ПОЛОСТИ РТА
Красная кайма губ без патологических изменений, губы достаточно увлажнены, сухости, эрозий, трещин, корок нет.
Слизистая оболочка щек бледно-розового цвета, хорошо увлажнена. Отечности, нарушения целостности не выявлено. Уздечки верхней и нижней губы достаточно выражены. Десна бледно-розового цвета, умеренно увлажнена. Десневые сосочки бледно-розового цвета, нормальных размеров, без нарушения целостности. При надавливании инструментом отпечаток быстро исчезает.
Тонус жевательных и мимических мышц в норме.
Слизистая оболочка губ, щек, твердого и мягкого неба бледно-розового цвета, нормально увлажнена, без патологических изменений, отечности не наблюдается.
Слизистая оболочка протезного ложа плотная, умеренно податливая.
Язык нормальных размеров, слизистая оболочка языка бледно-розового цвета, хорошо увлажнена. Спинка языка чистая, десквамаций, трещин, язв нет. Болезненности, жжения, отечности языка не выявляется. Состояние фолликулярного аппарата языка без патологических изменений.
Зев бледно-розового цвета, нормально увлажнен, без отеков. Миндалины не увеличены, гнойных пробок в лакунах не выявлено, налета нет.
Соотношение альвеолярных отростков по ортогнатическому типу.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Рентгенологическое исследование. Наблюдается средняя степень атрофии альвеолярного отростка верхней челюсти.
На плохую фиксацию протеза на верхней челюсти, нарушение функций жевания, речи, эстетический недостаток.
Зубы утрачены вследствие осложненного кариеса 10 лет назад, изготовлены полные съемные пластиночные протезы на верхнюю и частично съемный протез на нижнюю челюсть, отвечающие всем требованиям. Фиксация ухудшилась полгода назад. Аллергологический анамнез не отягощен. Тифы, малярия, туберкулез, болезнь Боткина, вен. заболевания отрицает.
ОБЪЕКТИВНО
Лицо симметрично, кожные покровы — обычной окраски, температуры, влажности, без видимых патологических изменений. Высота нижней трети лица уменьшена, носогубные и подбородочная складки резко выражены, углы рта и кончик носа опущены, верхняя губа западает, подбородок выдвинут кпереди. Речь шепелявая, маловнятная. Рот открывает в полном объеме, преддверие полости рта средней глубины, слизистая оболочка преддверия и собственно полости рта, твердого и мягкого неба, языка и небных дужек без видимых патологических изменений, бледно-розового цвета. Уздечка верхней губы расположена от вершины альвеолярного отростка в виде тяжа до 5 мм. Но боковой поверхности верхней челюсти – 3 щечных тяжа, крыло-челюстная складка выражена. Граница между твердым и мягким небом (линия А) шириной 3-4 мм, расположена на уровне верхнечелюстных бугров. В передней трети твердого неба – 3-4 поперечных складки, резцовый сосочек умеренно выражен, торус выражен слабо. Атрофия альвеолярного отростка верхней челюсти и верхнечелюстных бугров средне выражена, небный свод слегка уплощен, среднее расположение переходной складки и точек прикрепления уздечек и щечных тяжей (ближе к вершине альвеолярного отростка) – второй тип по Шредеру, второй тип по Оксману. Слизистая оболочка, покрывающая верхнюю челюсть неподвижна, атрофирована, покрывает альвеолярный отросток и небо тонким, натянутым слоем. Места прикрепления естественных складок расположены ближе к вершине альвеолярного отростка (второй класс по Суппле). Язык гипертрофирован, подъязычные железы расположены ближе к вершине альвеолярного гребня. Уздечка языка в виде мощного фиброзного тяжа шириной около 6 мм, вплетается в гребень альвеолярного отростка. Позадимолярный бугор в ретромолярной области мягкий, податливый. Внутренняя косая линия сглажена, экзостозов нет.
КЛИНИЧЕСКИЙ ДИАГНОЗ
На основании жалоб больного и клинического обследования пациентки выставлен диагноз: полное отсутствие зубов на верхней челюсти вследствие осложненного кариеса. Атрофия альвеолярного отростка верхней челюсти Оксман II тип, слизистая по Суппле верхней челюсти II тип, нарушение функции жевания, речи, эстетический недостаток.
ЗАДАЧИ ПРОТЕЗИРОВАНИЯ
- Восстановить зубной ряд на верхней челюсти путем изготовления полных съемных пластиночных протезов на верхнюю челюсть.
- Восстановить окклюзионную высоту.
- Восстановить функцию жевания, речи, эстетику.
О БЩИЕ СВЕДЕНИЯ
ФИО больного:
Возраст: 19 лет.
Образование: среднее.
Профессия: студент.
Семейное положение: не женат.
Место жительства:
Дата обращения на кафедру:
Окончательный диагноз: обострение хронического гранулематозного периодонтита (periodontitis chronoca granulematosa exacerbata).
ДАННЫЕ РАССПРОСА БОЛЬНОГО
Больной жалуется на постоянную острую локализованную боль, усиливающуюся при накусывании и прикосновении к зубу, чувство «выросшего зуба». Больной точно определяет пораженный зуб. Больной также жалуется на недомогание, головную боль, плохой сон, повышенную температуру.
АНАМНЕЗ ЗАБОЛЕВАНИЯ
При сборе анамнеза установлено, что обострения заболевания были и ранее. Боли были острые локализованные, усиливающиеся при накусывании и прикосновении к зубу. Также наблюдались недомогание и головная боль. В поликлинику больной не обращался.
ОБЩЕЕ СОСТОЯНИЕ БОЛЬНОГО
Сознание ясное, положение активное. Выражение лица спокойное.
Кожа обычной окраски, эластичность нормальная, сухости, сыпи, расчесов, кровоизлияний на коже не выявлено.
Конституциональный тип по нормостеническому типу. Рост 175 см, вес 80 кг, температура тела 36,9 С.
Подкожно-жировая клетчатка распределена равномерно, умеренная.
Со слов больного состояние по органам в норме.
Лимфатические узлы поднижнечелюстной области справа и слева определяются при пальпации. Размер лимфоузлов 1 см в диаметре, консистенция плотная. Лимфоузлы подвижны, не спаяны с подлежащими тканями, безболезненны. Подподбородочные, шейные, околоушные, предушные, затылочные лимфатические узлы при пальпации не определяются.
Конфигурация лица не изменена. Кожа нормальной окраски, шелушения, сухости, припухлостей нет. Больной держит рот полуоткрытым.
Министерство здравоохранения и социального развития Российской Федерации
ГОУ ВПО Казанский государственный медицинский университет
кафедра ортопедической стоматологии
История болезни:
Ф.И.О. пациента: X;
Диагноз:
Куратор: асс. каф. орт. стом.
Салеева Г.Т.
Выполнил: врач-интерн
Хайруллин Л.М.
Казань 2005.
Содержание:
паспортная часть
субъективные данные
жалобы больного;
перенесенные и сопутствующие заболевания;
анамнез жизни;
развитие заболевания;
объективные данные
внешний вид больного;
Status praesens;
Status localis;
определение прикуса;
предварительный диагноз;
дополнительные методы обследования
обоснование диагноза
варианты возможного лечения
план лечения
11. дневник наблюдений
12. эпикриз
13. список использованной литературы
Паспортная часть.
Ф.И.О. пациента – X.
Год рождения – 1986 год.
Профессия – студент КГУ.
Адрес – проспект Победы дом 100 квартира 206.
Дата поступления – 16.05.05
Субъективные данные.
Жалобы:
Жалобы на эстетическую не удовлетворенность.
Перенесенные и сопутствующие заболевания:
Аллергия на пластмассу. Туберкулез, гепатит, венерические заболевания, психические заболевания, гемотрансфузию отрицает
Анамнез жизни:
На данный момент пациент является студентом КГУ. Условия жизни удовлетворительные. Питание удовлетворительное. Наследственные заболевания отрицает. Вредные привычки отрицает.
Развитие заболевания:
Десять дней назад пациент упал с мотоцикла. Обратился аз помощью к терапевтическое отделение стоматологической поликлиники по месту жительства, по поводу перелома коронковой части 11 зуба. Предъявлял следующие жалобы: болезненный ощущения от действия температурных, химических, механических раздражителей. Стоматологом-терапевтом был поставлен диагноз: «Травматический пульпит 11 зуба». Было проведено следующее лечение: витальная экстирпация, пломбирование корневого канала пастой «Эвгедент». Было рекомендовано дальнейшее проведение ортопедического лечения. 16.05.05 обратился в стоматологическую поликлинику КГМУ для проведения ортопедического лечения.
Объективные данные.
Внешний вид больного:
Лицо симметричное, видимые кожные и слизистые покровы чистые, без видимых патологических изменений.
Status praesens:
Общее состояние больного удовлетворительное.
Положение активное, сознание ясное.
Телосложение правильное, удовлетворительного питания.
Кожные покровы чистые, умеренной влажности. Тургор сохранен. Рубцы на коже отсутствуют. Слизистые оболочки конъюнктив, носовых ходов розовые, чистые, отделяемого нет.
Подкожная жировая клетчатка развита достаточно, распределена равномерно. Отеки отсутствуют.
Мышцы конечностей и туловища развиты удовлетворительно, тонус и сила сохранены, болезненности нет. Участков гипотонии, гипертрофии, парезов и параличей не обнаружено.
Костная система сформирована правильно. Деформаций черепа, грудной клетки, таза и трубчатых костей нет. Плоскостопия нет. Осанка правильная. Пальпация и перкуссия костей безболезненная.
Температура тела 36.6.
Сердечные тоны ясные, ритмичные, пульс 78 ударов в минуту.
Дыхание везикулярное, хрипы не выслушиваются.
Живот мягкий, пальпация безболезненна. Печень, селезенка не пальпируются.
Левая и правая почки не пальпируются. Диурез в норме.
Status localis:
Глотание безболезненное, открывание рта в полном объеме. Поднижнечелюстные, подъязычные, шейные лимфатические узлы не увеличены, при пальпации безболезненные. Язык чистый.
Слизистая полости рта бледно-розового цвета, без видимых патологических изменений.
11 зуб коронковая часть зуба разрушена на 2/3. Зуб в цвете не изменен. Перкуссия безболезненна. Реакция на температурные раздражители отсутствует.
| п | п | R | п | п | |||||||||||
| 8 | 7 | 6 | 5 | 4 | 3 | 2 | 1 | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 |
| 8 | 7 | 6 | 5 | 4 | 3 | 2 | 1 | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 |
| п | |||||||||||||||
Определение прикуса:
Прикус ортогнатический.
Предварительный диагноз:
Перелом коронковой части 11 зуба.
^ Дополнительные методы исследования.
рентгенологическое исследование:
^ Обоснование диагноза.
Диагноз: «перелом коронковой части 11 зуба», подтверждают субъективные, объективные данные, а также данные рентгенологического исследования.
^ Варианты возможного лечения.
Пациенту были предложены следующие варианты лечения:
Стандартный штифтовый зуб – недостатком данной конструкции, является не возможность обеспечить точное прилегание к культе корня.
Штифтовая конструкция по Ричмонду - недостатком данной конструкции, паянный или штампованный колпачок выступает на 2 – 3 мм над десной. Это будет, способствует – нарушению эстетики, расцементеровке конструкции.
Протезирование комбинированной коронкой по штифтом по Ахмеду – пациент отказался от данного метода лечения, по причине использование пластмассы (наличие аллергии к пластмассе).
Протезирование штифтовым зубом, с искусственной культей.
Культевая штифтовая вкладка – данный метод лечения выбран пациентом, как оптимальный.
План лечения.
подготовка корня;
изготовление не прямым методом культевой штифтовой вкладки;
припасовка и фиксация культевой штифтовой вкладки;
изготовление одиночной металлокерамической коронки;
припасовка и фиксация.
Окончательный диагноз.
Перелом коронковой части 11 зуба.
Дневник наблюдений.
16.05.05.
Жалобы: на эстетическую не удовлетворенность.
Объективно: коронковая часть 11 зуба разрушена на 2/3. Перкуссия безболезненна.
Лечение:
препарирование (подготовка корневого канала);
моделировка из воска культевой штифтовой вкладки.
17.05.05.
Жалобы: то же.
Лечение:
припасовка культевой штифтовой вкладки;
фиксация на стеклоиономерный цемент;
снятие двойного слепка с обеих челюстей.
18.05.05.
Жалобы: на боли нет.
Лечение:
припасовка литой металлической коронки;
подбор цвета будущей коронки.
20.05.05.
Жалобы: на боли нет.
Лечение:
припасовка одиночной металлокерамической коронки, на штифтовую культевую вкладку;
фиксация металлокерамической коронки стеклоиономерным цементом.
26.05.05.
Жалобы: на боли нет.
Объективно: слизистая оболочка в области 11 зуба не изменена. Прикус – нейтральный, завышение прикуса отсутствует. Цвет коронки 11 зуба, идентичен соседним зубам.
Эпикриз.
Больной Нигматуллин Равиль Алмазович находился на амбулаторном лечении с 16.05.05 по 26.05.05 в ортопедическом отделении стоматологической поликлиники КГМУ с диагнозом: «перелом коронковой части 11 зуба». Во время прохождения лечения, было проведено ортопедическое лечение (изготовление штифтовой культевой вкладки, с последующим протезированием металлокерамической коронкой). На момент окончания лечения больной, изготовленной конструкцией удовлетворен, жалоб и претензий не предъявляет.
Список использованной литературы:
Жулев Е.Н. «Несъемные протезы. Теория, клиника» Н.Новгород 1995 год – 365 стр.
Грис М.О. «Нормализация окклюзии» М, Медицина, 1986 – 288 стр.
Арутюнов С.Д. «Профилактика осложнений при применений литьевых культевых штифтовых вкладок для фиксации металлокерамическими протезами» //Стоматология. 1989. с.48-50..
Курляндский В.Ю. «Керамические цельнолитые несъемные зубные протезы». М: Медицина 1978 год.